L'augmentation du nombre de cas de rougeole en Auvergne-Rhône-Alpes s'inscrit dans un contexte de recrudescence en France, en Europe et dans le monde (source Organisation mondiale de la santé).
Extrêmement contagieuse, la rougeole est une maladie à signalement obligatoire et ce, dès le stade de suspicion clinique, et requiert de mettre en place des précautions particulières dès l’évocation du diagnostic.
Le seul traitement contre la rougeole est symptomatique car il n'en existe pas de spécifique.
C’est pourquoi il est primordial d’identifier dans l'entourage du malade les contacts à risque : femmes enceintes non immunes, bébés de moins de 12 mois, personnes immunodéprimées afin de mettre en œuvre les mesures préventives à la survenue de la rougeole. Ces personnes sont en effet plus sujettes à des complications : pneumopathies, encéphalites, etc.
Rougeole : prise en charge immédiate d’un cas suspect
Dès la suspicion clinique, plusieurs mesures sont à appliquer afin d’éviter toute contamination au sein de votre cabinet, de votre établissement ou dans tout lieu fréquenté par le patient.
Ces mesures permettent d’éviter la survenue de nouveaux cas, en particulier parmi les personnes à risque de formes graves.
Prise en charge au sein d’un cabinet médical
Si possible, demander au patient et à ses accompagnants de porter un masque chirurgical.
Dans la mesure du possible, faire emprunter au patient un circuit spécifique, en évitant de le faire patienter dans la salle d’attente.
En tant que professionnel de santé, porter un masque FFP2 lors de la consultation.
Après le départ du patient, aérer les pièces pendant 15 minutes avant de laisser entrer une autre personne. En l’absence d’aération, la pièce reste contaminée jusqu’à 2h après le départ du cas : elle ne doit donc pas être utilisée durant ce laps de temps.
Si une hospitalisation est nécessaire, prévenir l’établissement avant. Ne pas envoyer le patient aux urgences sans information préalable afin que les mesures d'isolement soient mises en oeuvre dès l'arrivée dans l'établissement.
Prise en charge lors d’une consultation à l’hôpital
- Demander au patient et à ses accompagnants de porter un masque chirurgical.
- Installer le patient dans un box individuel.
- Faire porter un masque FFP2 au personnel du service.
- Faire emprunter au patient un circuit spécifique : ne pas faire passer le patient par la salle d’attente en le mettant dans un box seul.
Prise en charge en cas d’hospitalisation
- Installer le patient dans une chambre individuelle.
- Précaution « air ».
- Limiter les visites.
- Faire porter un masque de soins au patient s’il sort de sa chambre.
- Faire porter un masque FFP2 à toute personne entrant dans la chambre et se désinfecter les mains après le retrait du masque.
- Faire prendre en charge la patient par des personnels immunisés contre la rougeole.
- Aérer la chambre ou le box 15 minutes après le départ du patient. S'il n'y a pas de fenêtre, aérer pendant 2 heures, avec VMC.
- Prévenir l’équipe opérationnelle d’hygiène.
Recommandations pour le patient lors du retour à domicile
- Isolement au domicile : limiter les visites au strict nécessaire
- Éviction des collectivités (crèche, école) et arrêt de travail jusqu’au 5e jour après le début de l’éruption inclus.
- Si le patient est dans l'obligation de sortir de chez lui (ex. pour un rdv médical), il doit impérativement porter un masque chirurgical.
- Le patient ne doit avoir aucun contact avec des personnes à risque de forme grave : bébé de moins de 12 mois, femmes enceintes non immunisées, personnes immunodéprimées
- Autant que possible, prévenir le laboratoire avant de s’y rendre pour que des mesures soient prises et des consignes données.
- Ne pas se rendre aux urgences OU prévenir l’établissement avant en mentionnant une suspicion de rougeole.
- Lavage des mains régulier.
- Aération régulière des pièces.
Rougeole : diagnostic, signalement et traitement
Comment diagnostiquer une rougeole ?
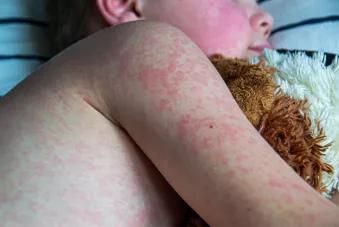
Pour rappel, l’éruption de la rougeole apparaît dans les 7 à 18 jours après l’exposition et 3 à 5 jours après le syndrome pseudo-grippal initial.
Le malade est contagieux 5 jours avant l’éruption et jusqu’à 5 jours après.
Un patient est considéré cas clinique de rougeole s’il présente une fièvre ≥38,5 °C associée à une éruption maculo-papuleuse et à au moins un des signes suivants : conjonctivite, coryza, toux, signe de Köplik.
Signaler immédiatement à l’ARS toute suspicion de rougeole
Le signalement est à faire sans délai à l’ARS Auvergne-Rhône-Alpes, dès la suspicion clinique et sans attendre la confirmation biologique soit en télédéclarant via la plateforme dédiée, soit en transmettant la fiche de signalement au PFR de l'ARS Auvergne-Rhône-Alpes.
Cela permet à l’ARS de mettre en œuvre des mesures préventives dans un délai court et de réaliser un contact tracing afin de :
- identifier les personnes entrées en contact avec les malades,
- les sensibiliser sur les recommandations pour éviter toute contagion (gestes barrières, symptômes à surveiller),
- s'assurer qu'elles sont protégées par la vaccination et si ce n'est pas le cas, les inviter à le faire le plus rapidement possible,
- organiser les mesures préventives pour les personnes vulnérables retenues contacts du malade. Selon les délais :
- vaccination post-exposition 72h après le premier contact (en l'absence de contre-indication)
- ou injection d’immunoglobulines polyvalentes dans les 6 jours après le premier contact avec le malade.
Demander une confirmation biologique
Devant toute suspicion clinique, une confirmation biologique doit être demandée.
Le type de prélèvement varie selon le délai depuis l’apparition de l’éruption (J0) :
Prélèvement oropharyngé :
- crachat, écouvillonnage nasopharyngé, écouvillonnage de gorge,
- permet la réalisation de RT-PCR,
- permet en complément culture et génotypage par le Centre National de Référence (CNR),
- réalisable en ville et à l’hôpital
- à privilégier jusqu’à J10 après le début de l’éruption.
Prélèvement sérique :
- permet la réalisation d’une sérologie (IgM),
- en cas de rougeole, il se positive au plus tard à J3 après le début de l’éruption,
- ne pas réaliser avant J3 car il y a un risque de faux négatif.
Kit Oracol salivaire :
- kit salivaire distribué par l’ARS et à envoyer directement au CNR,
- permet la réalisation d’une RT-PCR et la recherche d’IgM salivaires spécifiques,
- permet aussi de vérifier si le virus responsable de l’éruption dans les suites d’un contage et d’une vaccination récente est une souche vaccinale ou pas,
- à utiliser de préférence en situation d’« aller-vers » ou d’action « hors les murs »,
- la nécessité de l’envoi au CNR par voie postale induit un délai de réponse d’au moins 3 jours.

Rougeole : prise en charge des personnes contacts
Qui est considéré comme sujet contact ?
Les sujets contacts sont recherchés parmi les personnes qui ont côtoyé le malade pendant sa période de contagiosité :
- entourage familial (vivant sous le même toit),
- enfants et adultes de la même section en crèche ou halte-garderie ou exposés au domicile de garde (ex. assistante maternelle),
- personnes ayant fréquenté de manière concomitante les mêmes locaux qu’un malade avec contact à face à face ou un séjour de 15 minutes,
- toute personne ayant séjourné dans une pièce fréquentée par le malade jusqu’à 2 heures après son départ.
Les personnes non protégées contre la rougeole en cas de contact avec un cas sont :
- les personnes immuno déprimées quels que soient leurs antécédents de rougeole ou de vaccination antérieure,
- les personnes non-vaccinées à 2 doses après l’âge de 12 mois,
- les personnes sans antécédent de rougeole.
Quelle est la prise en charge pour un sujet contact ?
Selon les profils et situations, il sera recommandé au sujet contact de se faire vacciner ou de recevoir un traitement préventif.
Une vaccination est préconisée dans les 72 heures suivant le 1er contage (sauf contre-indication aux vaccins vivants) pour les :
- nourrissons âgés de 6 à 11 mois : une dose de vaccin trivalent (cadre de prescription compassionnelle (CPC) entre 6 et 8 mois révolus ; reprise du calendrier vaccinal normal à 12 mois, soit 3 doses en tout)
- enfants de plus d’un an et personnes nées depuis 1980 : mise à jour de la vaccination, conformément au calendrier vaccinal pour atteindre deux doses de vaccin trivalent. Attention, si la première dose de vaccin a été administrée avant l’âge de 12 mois, une troisième dose est recommandée pour ces personnes.
- personnes nées avant 1980 sans ATCD de rougeole et non vaccinées 2 doses : proposer une dose de vaccin.
- professionnels de santé ou personnels chargés de la petite enfance, sans antécédent de rougeole et/ou n’ayant pas reçu deux doses de vaccin trivalent, quelle que soit leur date de naissance : mise à jour conformément au calendrier vaccinal pour atteindre 2 doses de vaccins.
L’administration d’une dose de vaccin, telle que préconisée ci-dessus, réalisée dans les 72 heures qui suivent le 1er contact avec un cas, peut éviter la survenue de la maladie. Elle reste préconisée même si ce délai est dépassé (sauf pour les nourrissons de moins de 12 mois).
En cas de doute sur le statut immunitaire : inutilité de la sérologie (absence de corrélation entre le dosage d’IgG et l’immunisation d’un sujet), faire une vaccination car il n’y a pas de risque de vacciner même si le sujet est déjà immunisé.
Une injection d'immunoglobulines polyvalentes dans les 6 jours suivant le 1er contage (évaluation spécialisée en milieu hospitalier) est préconisée pour les :
- femmes enceintes réceptives (non vaccinées 2 doses ou sans antécédent de rougeole),
- personnes immunodéprimées, quel que soit leur statut vis-à-vis de la rougeole,
- nourrissons âgés de moins de 6 mois dont la mère présente une rougeole ou non immunisée lors de la grossesse,
nourrissons âgés de 6 à 11 mois qui n’ont pas été vaccinés en post exposition dans les 72h suivant le contage.
Rougeole : recommandations face à la recrudescence de cas
Vérifier le statut vaccinal des patients
Du fait de la recrudescence de cas de rougeole ces dernières années, il est recommandé aux professionnels de santé de vérifier le statut vaccinal de leur patientèle et, le cas échéant, de procéder à un rattrapage vaccinal selon les recommandations du calendrier vaccinal en vigueur.
S’assurer de la vaccination des patients voyageant en pays d’endémie
Une attention particulière doit être portée vis-à-vis des patients qui sont amenés à voyager dans des pays touchés par des épidémies de rougeole.
Ainsi, les recommandations aux voyageurs prévoient, dans un contexte de voyage en pays d’endémie, l’administration d’une dose de vaccin ROR pour :
- les nourrissons dès l’âge de 6 mois : ces enfants devront par la suite recevoir deux doses de vaccin ROR trivalent selon le calendrier vaccinal (1 dose à l’âge de 12 mois, puis une dose entre 16 et 18 mois)
- les personnes nées avant 1980 non protégées contre la rougeole : sans antécédent connu de rougeole ou non vaccinées antérieurement.